| 央視網|中國網絡電視臺|網站地圖 |
| 客服設為首頁 |
中國網絡電視臺 >
| 首播 |
|
|
| 重播 |
|
|
骨髓捐獻是要抽取骨髓嗎?
雖然“骨髓移植”一説深入人心,但專業的叫法應該是“造血幹細胞移植”。也就是説,捐獻骨髓真正捐獻的是造血幹細胞。
造血幹細胞是具有自我更新能力,並且能分化為各種血細胞的前體細胞,最終生成紅細胞、白細胞、血小板等血細胞成分。
骨髓存在於長骨(如肱骨、股骨)的骨髓腔和扁平骨(如髂骨)的稀鬆骨質間的網眼中,是一種海綿狀的組織,能産生血細胞的骨髓略呈紅色,稱為紅骨髓。人體骨髓量與體重等因素相關,成年人骨髓量一般為3千克左右。
因為人體絕大部分的造血幹細胞是分佈在較大骨骼腔隙中的紅骨髓(剛出生時,骨骼腔內都是紅骨髓,隨著年齡增長,骨骼內脂肪增多,即為黃骨髓;紅骨髓造血功能活躍,而黃骨髓只是保有造血功能潛質),所以早期是採用抽取骨髓的辦法來獲取造血幹細胞,不過這是較早前受技術所限而採取的辦法,現在已經較少採用了。
目前臨床進行的造血幹細胞移植包括骨髓移植、外周血造血幹細胞移植和臍帶血移植。
骨髓是從脊髓裏抽取嗎?很多人在想象中認為,“骨髓移植是要在捐獻者的脊髓中抽取骨髓”。但實際上這種想法有兩個錯誤:首先,儘管都是名為“髓”,但脊髓是中樞神經的一部分,其組成乃無數的神經(彷如身體的中樞電纜線),而絕非“骨髓”,跟造血幹細胞更沒有關係。
其次,臨床上抽取骨髓的部位並非脊髓,甚至都不是脊柱。在真正的“骨髓”捐獻過程中,捐獻者捐獻時需要被麻醉,醫生用針刺入其髂骨(髂前上棘和/或髂後上棘)抽取一定量的骨髓用以移植。
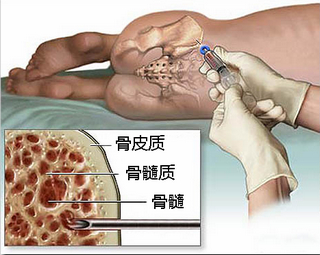
醫生抽取髂骨處骨髓示意圖。
外周血造血幹細胞如何捐獻?
除了紅骨髓中蘊含大量的造血幹細胞以外,人體還有不少地方亦含有造血幹細胞,例如外周血。外周血造血幹細胞移植目前在臨床應用最為廣泛,我們通常所説的“骨髓移植”實際上大多都是“外周血造血幹細胞移植”[1]。無關供者(unrelated donor)捐獻時大多采用外周血造血幹細胞移植,僅在外周血採集幹細胞不足或某些親屬捐獻病例中才會聯合“骨髓移植”方法。
外周血造血幹細胞移植時,是將捐獻血液抽出後流經細胞分離機,在把幹細胞挑出來後,再將血液輸回捐獻者體內。這種方法能夠避免骨髓穿刺帶來的痛苦,使得移植對捐獻者的影響降到最低。另外這一過程無需麻醉,和獻血很像。
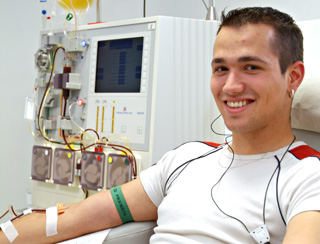
捐獻外周血中造血幹細胞示意圖。
不過,因為正常外周血中造血幹細胞數量極少,移所以植前需要利用藥物將捐獻者骨髓中的造血幹細胞“動員到”外周血中,以便更有效地收集造血幹細胞。
目前臨床上應用的動員藥物是重組人粒細胞集落刺激因子(G-CSF),它能刺激粒細胞係造血,促進髓係造血祖細胞的增殖、分化和成熟,調節中性粒細胞的增殖、分化和成熟,並促使造血幹細胞和中性粒細胞釋放至血流,增加其在外周的數量[2]。
一般情況下,在連續皮下注射動員藥物4天后,捐獻者將在第5天進行外周血幹細胞的分離收集操作;如果第5天採集細胞數量不夠,那麼捐獻者就再次注射一針動員藥,並在第6天繼續採集細胞[3](這裡要注意:“連續”兩天採集外周血造血幹細胞在一些國家的規定中屬於“同一次”捐獻[4])。
我國的捐獻程序與國外類似,先以5微克/千克(體重)/日的量應用4-6天的動員劑,然後就可以開始分離收集外周血中的幹細胞了[5]。
另外,剛出生嬰兒臍帶血中也含有造血幹細胞,只是數量相對較少,因此多用於兒童造血幹細胞移植。
骨髓捐獻有損捐獻者健康嗎?人體內的造血幹細胞具有很強的再生能力。失血或捐獻造血幹細胞後,可刺激骨髓加速造血,1-2周內,血液中的各種血細胞可恢復到原來水平[6]。
由於動員藥物的作用,捐獻者大多會有一些藥物帶來的短期不適感受。近八成的捐獻者在用藥後會出現輕中度的骨痛,但用普通止痛藥大多能夠有效緩解疼痛[7];其他諸如過敏反應、脾損傷、咳血、急性呼吸窘迫綜合徵(ARDS)乃至死亡等副作用儘管在臨床上亦有報道,但對於健康的骨髓捐獻者而言十分罕見[2][8]。
除了上述明確與藥物有關的副反應之外,捐獻後有1/4的捐獻者會有較明顯的頭痛、噁心等症狀,其中女性捐獻者發生率更高[7]。
另外在採集外周血幹細胞時,會使用外周血細胞分離機將造血幹細胞分離出來,而把紅細胞、血小板等成分回輸到捐獻者體內。在此過程中,捐獻者可能會出現一過性的低鈣血症、手足麻木、一過性的血紅蛋白、血小板下降,偶有捐獻者出現心悸、胸悶等表現。但這些症狀大多都能自行或在藥物輔助下恢復。大多數捐獻者在骨髓捐獻後兩天內即可回復正常作息[1]並在捐獻後第二天就能出院回家[9]。
值得注意的是,以上副反應都是短期、暫時的。在長期隨訪研究中並未觀察到幹細胞捐獻對捐獻者存在任何長期的不良作用,捐獻者的癌症發生率、心血管事件發生率與正常人無異[7][10]。
一次捐獻,終生負責?很多人就會産生這樣的顧慮:如果骨髓配型成功,是否意味著一輩子都要對病人負責?
實際情況並非如此,各國對再次(多次)骨髓捐獻都制訂了較為嚴格的標準。挪威就規定首次捐獻後必須間隔4周才能進行第二次造血幹細胞捐獻,並且該國禁止連續3次捐獻骨髓或外周血造血幹細胞[11]。
美國在這方面也有較為嚴格的限定,不僅同樣禁止捐獻者為同一名受捐者進行2次以上的造血幹細胞捐獻;並且在無特殊情況下,既往捐獻者也不應當被要求再為其他受捐者捐獻造血幹細胞[4]。
實際上各國對於向同一名患者再次(多次)捐獻骨髓的申請處理都比較謹慎,患者的醫療機構必須向移植委員會提交申請並證明“為什麼”患者需要接受再次移植。只有當申請得到審批之後,方能進行再次(多次)移植。
因此,捐獻者對於“終身負責”的顧慮其實是沒有必要的。
[1](1, 2) National Marrow Donor Program
[2](1, 2) Filgrastim
[3]Standard Operating Procedures Manual Of The Marrow Donor Program Belgium
[4](1, 2) Draft 21st Edition Standards and Glossary
[5]非血緣造血幹細胞移植技術管理規範
[6]骨髓捐贈科普知識介紹(中華骨髓庫)
[7](1, 2, 3) Adverse events among 2408 unrelated donors of peripheral blood stem cells: results of a prospective trial from the National Marrow Donor Program
[8]Hematopoietic stem cell transplantation
[9]Donation FAQs
[10]Stem cell donation – What advice can be given to the donor?
[11]Woman Dies after Marrow Donor Refuse to Show
熱詞: